Artrite significa infiammazione delle articolazioni, ma il termine è usato per descrivere circa 200 condizioni che colpiscono le articolazioni, i tessuti che circondano l’articolazione e altri tessuti connettivi. È una condizione reumatica.
La forma più comune di artrite è l’artrosi. Altre comuni condizioni reumatiche correlate all’artrite comprendono gotta , fibromialgia e artrite reumatoide (RA).
Le condizioni reumatiche tendono a comportare dolore, dolore, rigidità e gonfiore all’interno e intorno a una o più articolazioni. I sintomi possono svilupparsi gradualmente o improvvisamente. Alcune condizioni reumatiche possono anche coinvolgere il sistema immunitario e vari organi interni del corpo.
Alcune forme di artrite, come l’artrite reumatoide e il lupus (LES), possono colpire più organi e causare sintomi diffusi.
Secondo i Centers for Disease Control and Prevention (CDC), 25 milioni di adulti negli in Italia hanno ricevuto una diagnosi di qualche forma di artrite. Di questi, 13,7 milioni di persone hanno la loro attività ridotta in qualche modo dalle loro condizioni.
L’artrite è più comune tra gli adulti di 65 anni o più, ma può colpire persone di tutte le età, compresi i bambini.
Fatti veloci sull’artriteEcco alcuni punti chiave sull’artrite. Maggiori dettagli sono nell’articolo principale.
- L’artrite si riferisce a circa 200 malattie reumatiche e condizioni che interessano le articolazioni, tra cui il lupus e l’artrite reumatoide.
- Può causare una serie di sintomi e compromettere la capacità di una persona di svolgere compiti quotidiani.
- L’attività fisica ha un effetto positivo sull’artrite e può migliorare il dolore, la funzionalità e la salute mentale .
- Fattori nello sviluppo dell’artrite includono lesioni, metabolismo anormale, trucco genetico, infezioni e disfunzione del sistema immunitario.
- Il trattamento ha lo scopo di controllare il dolore, minimizzare il danno articolare e migliorare o mantenere la qualità della vita. Comprende farmaci, terapie fisiche e formazione e supporto per il paziente.
Trattamento
Il medico raccomanderà probabilmente un corso di terapie fisiche per aiutarti a gestire alcuni dei sintomi dell’artrite.
Il trattamento per l’artrite ha lo scopo di controllare il dolore, minimizzare il danno articolare e migliorare o mantenere la funzionalità e la qualità della vita.
Una gamma di farmaci e strategie di stile di vita può aiutare a raggiungere questo obiettivo e proteggere le articolazioni da ulteriori danni.
Il trattamento potrebbe comportare :
- farmaci
- terapie non farmacologiche
- terapia fisica o occupazionale
- stecche o ausili comuni di assistenza
- educazione e supporto per il paziente
- perdita di peso
- chirurgia, compresa la sostituzione dell’articolazione
medicazione
I tipi di artrite non infiammatoria, come l’artrosi, sono spesso trattati con farmaci antidolorifici, attività fisica, perdita di peso se la persona è in sovrappeso e educazione autogestita.
Questi trattamenti si applicano anche a tipi infiammatori di artrite, come la RA, insieme a farmaci anti-infiammatori come corticosteroidi e farmaci anti-infiammatori non steroidei (FANS), farmaci anti-reumatici modificanti la malattia (DMARD), e un relativamente nuova classe di farmaci noti come biologici.
I farmaci dipenderanno dal tipo di artrite. I farmaci comunemente usati includono :
- Analgesici : riducono il dolore, ma non hanno alcun effetto sull’infiammazione . Esempi includono acetaminofene (Tylenol), tramadolo (Ultram) e narcotici contenenti ossicodone (Percocet, Oxycontin) o idrocodone (Vicodin, Lortab). Tylenol è disponibile per l’acquisto online .
- Farmaci antinfiammatori non steroidei (FANS) : riducono sia il dolore che l’infiammazione. I FANS sono disponibili per l’acquisto da banco o online, inclusi ibuprofen (Advil, Motrin IB) e naproxen sodico (Aleve). Alcuni FANS sono disponibili come creme, gel o patch che possono essere applicati a giunti specifici.
- Controirritanti : alcune creme e unguenti contengono mentolo o capsaicina, l’ingrediente che rende piccante il peperoncino piccante. Strofinando questi sulla pelle su un’articolazione dolorosa è possibile modulare i segnali di dolore dall’articolazione e ridurre il dolore. Varie creme sono disponibili per l’acquisto online .
- Farmaci antireumatici modificanti la malattia (DMARD) : usati per trattare l’AR, i DMARD rallentano o impediscono al sistema immunitario di attaccare le articolazioni. Gli esempi includono metotrexato (Trexall) e idrossiclorochina (Plaquenil).
- Biologici : usati con DMARD, i modificatori della risposta biologica sono farmaci geneticamente modificati che prendono di mira varie molecole proteiche coinvolte nella risposta immunitaria. Gli esempi includono etanercept (Enbrel) e infliximab (Remicade).
- Corticosteroidi : il prednisone e il cortisone riducono l’infiammazione e sopprimono il sistema immunitario.
Rimedi naturali
Una dieta sana ed equilibrata con un adeguato esercizio fisico, evitando di fumare e non bere alcol in eccesso può aiutare le persone con artrite a mantenere la loro salute generale.
Dieta
Non esiste una dieta specifica che tratti l’artrite, ma alcuni tipi di cibo possono aiutare a ridurre l’infiammazione.
I seguenti alimenti, trovati in una dieta mediterranea , possono fornire molti nutrienti che sono buoni per la salute delle articolazioni:
- pesce
- Noci e semi
- frutta e verdura
- fagioli
- olio d’oliva
- cereali integrali
Alimenti da evitare
Ci sono alcuni cibi che le persone con l’artrite possono voler evitare.
Le verdure Nightshade, come i pomodori, contengono una sostanza chimica chiamata solanina che alcuni studi hanno collegato al dolore da artrite. I risultati della ricerca sono mescolati quando si tratta di queste verdure, ma alcune persone hanno segnalato una riduzione dei sintomi di artrite quando si evitano le verdure di belladonna.
Autogestione
Anche l’autogestione dei sintomi dell’artrite è importante .
Le strategie chiave includono:
- rimanendo fisicamente attivo
- raggiungere e mantenere un peso sano
- ottenere regolari controlli dal medico
- proteggere le articolazioni da stress inutili
Sette abitudini che possono aiutare una persona con l’artrite a gestire la loro condizione sono:
- Essere organizzati: tenere traccia dei sintomi, livelli di dolore, farmaci e possibili effetti collaterali per le consultazioni con il medico.
- Gestione del dolore e dell’affaticamento: un regime terapeutico può essere combinato con la gestione del dolore non medico. Imparare a gestire la fatica è la chiave per vivere comodamente con l’artrite.
- Restare attivi: l’ esercizio è utile per la gestione dell’artrite e della salute generale.
- Equilibrando l’attività con il riposo: oltre a rimanere attivi, il riposo è ugualmente importante quando la malattia è attiva.
- Mangiare una dieta salutare: una dieta equilibrata può aiutarti a raggiungere un peso sano e controllare l’infiammazione. Evita cibi raffinati e trasformati e alimenti pro-infiammatori di origine animale e scegli cibi vegetali interi ad alto contenuto di antiossidanti e con proprietà anti-infiammatorie.
- Migliorare il sonno: il sonno povero può aggravare il dolore e l’affaticamento da artrite. Adottare misure per migliorare l’igiene del sonno in modo che sia più facile addormentarsi e rimanere addormentati. Evita la caffeina e l’esercizio fisico intenso la sera e limita il tempo sullo schermo poco prima di dormire.
- Cura delle articolazioni: le punte per la protezione dei giunti comprendono l’uso delle articolazioni più grandi e più grandi come leve quando si aprono le porte, usando più giunture per distribuire il peso di un oggetto come quello usando uno zaino e afferrando il più liberamente possibile usando le maniglie imbottite.
Non sedersi nella stessa posizione per lunghi periodi. Fai delle pause regolari per tenere il cellulare.
Terapie fisiche
I medici raccomandano spesso un corso di terapia fisica per aiutare i pazienti con artrite a superare alcune delle sfide e ridurre i limiti della mobilità.
Le forme di terapia fisica che possono essere raccomandate includono:
- Terapia ad acqua calda : esercizi in una piscina di acqua calda. L’acqua sostiene il peso e mette meno pressione sui muscoli e le articolazioni
- Fisica terapia : esercizi specifici su misura per la condizione e le esigenze individuali, a volte in combinazione con trattamenti antidolorifici come il ghiaccio o impacchi caldi e massaggi
- Terapia occupazionale : consigli pratici sulla gestione delle attività quotidiane, scelta di ausili e attrezzature specializzate, protezione delle articolazioni da ulteriori danni e gestione della fatica
Attività fisica
La ricerca suggerisce che sebbene gli individui affetti da artrite possano avvertire aumenti a breve termine del dolore all’inizio del primo esercizio, l’attività fisica continua può essere un modo efficace per ridurre i sintomi a lungo termine.
Le persone con artrite possono partecipare all’attività fisica congiunta per conto proprio o con gli amici. Poiché molte persone con artrite hanno un’altra condizione, come le malattie cardiache , è importante scegliere le attività appropriate.
Le attività fisiche congiunte e appropriate per gli adulti con artrite e malattie cardiache includono:
- a passeggio
- nuoto
- Ciclismo
Un operatore sanitario può aiutarti a trovare modi per vivere uno stile di vita sano e avere una migliore qualità della vita.
Terapie naturali
Un certo numero di rimedi naturali sono stati suggeriti per diversi tipi di artrite.
Secondo l’organizzazione Arthritis Research, con sede nel Regno Unito (Regno Unito), alcune ricerche hanno supportato l’uso di artiglio del diavolo, rosa canina e Boswellia, dall’albero dell’incenso. L’artiglio del diavolo e gli integratori di Boswellia possono essere acquistati online.
Ci sono alcune prove che la curcuma può essere d’aiuto, ma sono necessari ulteriori studi per confermare la loro efficacia.
Varie varietà di erbe e spezie sono state raccomandate per la RA, ma ancora una volta sono necessarie ulteriori ricerche. Essi includono la curcuma, l’aglio, lo zenzero , pepe nero e tè verde .
Molte di queste erbe e spezie sono disponibili per l’acquisto online in forma di supplemento, tra cui la curcuma , lo zenzero e l’ aglio .
Chiunque stia considerando l’utilizzo di rimedi naturali per qualsiasi tipo di artrite dovrebbe parlare prima con un medico.
Le cause
Non c’è una sola causa di tutti i tipi di artrite. La causa o le cause variano a seconda del tipo o della forma di artrite.
Le possibili cause possono includere:
- danno, che porta all’artrite degenerativa
- metabolismo anormale, che porta a gotta e pseudogotta
- eredità, come nell’osteoartrite
- infezioni, come nell’artrite della malattia di Lyme
- disfunzione del sistema immunitario, come in RA e SLE
La maggior parte dei tipi di artrite è legata a una combinazione di fattori, ma alcuni non hanno una causa evidente e sembrano essere imprevedibili nella loro comparsa.
Alcune persone potrebbero essere geneticamente più a rischio di sviluppare determinate condizioni artritiche. Ulteriori fattori, come infortuni precedenti, infezioni, fumo e occupazioni fisicamente impegnative, possono interagire con i geni per aumentare ulteriormente il rischio di artrite.
La dieta e la nutrizione possono giocare un ruolo nella gestione dell’artrite e nel rischio di artrite, sebbene non sia noto che alimenti specifici, sensibilità o intolleranze alimentari causino l’artrite.
Gli alimenti che aumentano l’infiammazione, in particolare gli alimenti di derivazione animale e le diete ricche di zucchero raffinato, possono peggiorare i sintomi, così come i cibi che provocano una risposta del sistema immunitario.
La gotta è un tipo di artrite che è strettamente legata alla dieta, in quanto è causata da elevati livelli di acido urico che possono essere il risultato di una dieta ricca di purine.
Le diete che contengono cibi altamente puri, come frutti di mare, vino rosso e carni, possono innescare una riacutizzazione della gotta. Tuttavia, verdure e altri cibi vegetali che contengono alti livelli di purine non sembrano esacerbare i sintomi della gotta.
Fattori di rischio per l’artrite
Alcuni fattori di rischio sono stati associati all’artrite. Alcuni di questi sono modificabili mentre altri no.
Fattori di rischio di artrite non modificabile:
- Età: il rischio di sviluppare la maggior parte dei tipi di artrite aumenta con l’età.
- Sesso: la maggior parte dei tipi di artrite è più comune nelle donne e il 60% di tutte le persone con artrite è di sesso femminile. La gotta è più comune nei maschi rispetto alle femmine.
- Fattori genetici: i geni specifici sono associati ad un rischio più elevato di alcuni tipi di artrite, come l’artrite reumatoide (RA), il lupus eritematoso sistemico (LES) e la spondilite anchilosante .
Fattori di rischio di artrite modificabili:
- Sovrappeso e obesità: l’eccesso di peso può contribuire sia alla comparsa che alla progressione dell’osteoartrosi del ginocchio.
- Lesioni articolari: il danno a un’articolazione può contribuire allo sviluppo dell’osteoartrite in quella articolazione.
- Infezione: molti agenti microbici possono infettare le articolazioni e innescare lo sviluppo di varie forme di artrite.
- Occupazione: alcune occupazioni che implicano piegature ripetute del ginocchio e squat sono associate all’osteoartrosi del ginocchio.
Le comorbidità
Più della metà degli adulti negli Stati Uniti con artrite riportano la pressione alta . L’ipertensione arteriosa è associata a malattie cardiache, la più comune comorbilità tra gli adulti affetti da artrite.
Circa 1 su 5 degli adulti negli Stati Uniti che hanno l’artrite sono fumatori. Il fumo è associato a condizioni respiratorie croniche, la seconda comorbidità più comune tra gli adulti con artrite.
tipi
Esistono circa 200 tipi di artrite o condizioni muscolo-scheletriche. Questi sono divisi in sette gruppi principali:
- Artrite infiammatoria
- Artrite degenerativa o meccanica
- Dolore muscoloscheletrico dei tessuti molli
- Mal di schiena
- Malattia del tessuto connettivo
- Artrite infettiva
- Artrite metabolica
Artrite infiammatoria
L’infiammazione è una parte normale del processo di guarigione del corpo. L’infiammazione tende a presentarsi come difesa contro virus e batteri o come risposta a ferite come ustioni. Tuttavia, con l’artrite infiammatoria, l’infiammazione si verifica nelle persone senza una ragione apparente.

L’artrite infiammatoria può interessare diverse articolazioni, danneggiando la superficie delle articolazioni e l’osso sottostante.
L’artrite infiammatoria è caratterizzata da un’infiammazione dannosa che non si verifica come una normale reazione a lesioni o infezioni. Questo tipo di infiammazione è inutile e invece provoca danni alle articolazioni colpite, con conseguente dolore, rigidità e gonfiore.
L’artrite infiammatoria può colpire diverse articolazioni e l’infiammazione può danneggiare la superficie delle articolazioni e anche l’osso sottostante.
Esempi di artrite infiammatoria includono:
- Artrite reumatoide (RA)
- Artrite reattiva
- Spondilite anchilosante
- Artrite associata a colite o psoriasi
La parola “artrite” significa “infiammazione delle articolazioni”, ma l’infiammazione può anche influenzare i tendini ei legamenti che circondano l’articolazione.
Artrite degenerativa o meccanica
L’artrite degenerativa o meccanica si riferisce a un gruppo di condizioni che coinvolgono principalmente danni alla cartilagine che copre le estremità delle ossa.
Il compito principale della cartilagine liscia e scivolosa è quello di aiutare le articolazioni a scivolare e muoversi senza intoppi. Questo tipo di artrite fa sì che la cartilagine diventi più sottile e ruvida.
Per compensare la perdita di cartilagine e cambiamenti nella funzione articolare, il corpo inizia a rimodellare l’osso nel tentativo di ripristinare la stabilità. Ciò può causare lo sviluppo di crescite ossee indesiderabili, chiamate osteofiti. L’articolazione può diventare deforme. Questa condizione è comunemente chiamata osteoartrosi.
L’osteoartrosi può anche derivare da un precedente danno dell’articolazione come una frattura o una precedente infiammazione dell’articolazione.
Dolore muscoloscheletrico dei tessuti molli
Il dolore muscoloscheletrico dei tessuti molli è sentito in tessuti diversi dalle articolazioni e dalle ossa. Il dolore spesso colpisce una parte del corpo in seguito a lesioni o uso eccessivo, come il gomito del tennista , e ha origine dai muscoli o dai tessuti molli che supportano le articolazioni.
Il dolore più diffuso e associato ad altri sintomi può indicare fibromialgia.
Mal di schiena
Il mal di schiena può derivare da muscoli, dischi, nervi, legamenti, ossa o articolazioni. Il mal di schiena può derivare da problemi con gli organi all’interno del corpo. Può anche essere un risultato di dolore riferito, ad esempio, quando un problema in un’altra parte del corpo porta a dolore alla schiena.
Potrebbe esserci una causa specifica, come l’artrosi. Questo è spesso chiamato spondilosi quando si verifica nella colonna vertebrale. Test di imaging o un esame fisico possono rilevare questo.
Un disco “scivolato” è un’altra causa del mal di schiena, così come l’ osteoporosi o l’assottigliamento delle ossa.
Se un medico non riesce a identificare la causa esatta del mal di schiena, viene spesso descritto come dolore “non specifico”.
Malattia del tessuto connettivo (CTD)
I tessuti connettivi supportano, legano insieme o separano altri tessuti e organi corporei. Includono tendini, legamenti e cartilagine.
La CTD comporta dolore articolare e infiammazione. L’infiammazione può verificarsi anche in altri tessuti, compresi pelle, muscoli, polmoni e reni. Ciò può causare vari sintomi oltre alle articolazioni dolorose e potrebbe richiedere la consultazione di un numero di specialisti diversi.
Esempi di CTD includono:
- SLE, o lupus
- scleroderma o sclerosi sistemica
- dermatomiosite.
Artrite infettiva
Un batterio, un virus o un fungo che entra in un’articolazione a volte può causare infiammazione.
Gli organismi che possono infettare le articolazioni includono:
- Salmonella e Shigella, diffuse attraverso intossicazione alimentare o contaminazione
- clamidia e gonorrea , che sono malattie trasmesse per via sessuale (MST)
- epatite C , un’infezione sangue-sangue che può essere diffusa attraverso aghi o trasfusioni condivisi
Un’infezione articolare può spesso essere eliminata con antibiotici o altri farmaci antimicrobici. Tuttavia, a volte l’artrite può diventare cronica e il danno articolare può essere irreversibile se l’infezione persiste per qualche tempo.
Artrite metabolica
L’acido urico è una sostanza chimica creata quando il corpo distrugge sostanze chiamate purine. Le purine si trovano nelle cellule umane e in diversi alimenti.
La maggior parte dell’acido urico si dissolve nel sangue e viaggia verso i reni. Da lì, sviene nelle urine. Alcune persone hanno alti livelli di acido urico, perché producono naturalmente più del necessario o il loro corpo non riesce a pulire abbastanza rapidamente l’acido urico.
L’acido urico si accumula e si accumula in alcune persone e forma cristalli aghiformi nell’articolazione, con conseguenti improvvisi picchi di dolore articolare estremo o attacco di gotta.
La gotta può andare e venire in episodi o diventare cronica se i livelli di acido urico non vengono ridotti.
Colpisce comunemente una singola articolazione o un piccolo numero di articolazioni, come l’alluce e le mani. Di solito colpisce le estremità. Una teoria è che i cristalli di acido urico si formano nelle articolazioni più fredde, lontano dal calore principale del corpo.
Alcuni dei tipi più comuni di artrite sono discussi di seguito.
Artrite reumatoide

L’artrite reumatoide e l’artrosi condividono alcune caratteristiche, ma sono condizioni diverse.
L’artrite reumatoide (RA) si verifica quando il sistema immunitario attacca i tessuti del corpo, in particolare il tessuto connettivo, causando infiammazione alle articolazioni, dolore e degenerazione del tessuto articolare.
La cartilagine è un tessuto connettivo flessibile nelle articolazioni che assorbe la pressione e l’urto creati dal movimento come la corsa e il camminare. Protegge anche le articolazioni e consente movimenti fluidi.
L’infiammazione persistente nella sinovia porta alla degenerazione della cartilagine e delle ossa. Questo può quindi portare a deformità articolare, dolore, gonfiore e arrossamento.
L’AR può apparire a qualsiasi età ed è associata a fatica e rigidità prolungata dopo il riposo.
L’AR causa prematura mortalità e disabilità e può compromettere la qualità della vita. Le condizioni a cui è collegato includono malattie cardiovascolari, come cardiopatia ischemica e ictus .
La diagnosi precoce di RA offre maggiori possibilità di imparare a gestire i sintomi con successo. Questo può ridurre l’impatto della malattia sulla qualità della vita.
L’osteoartrite
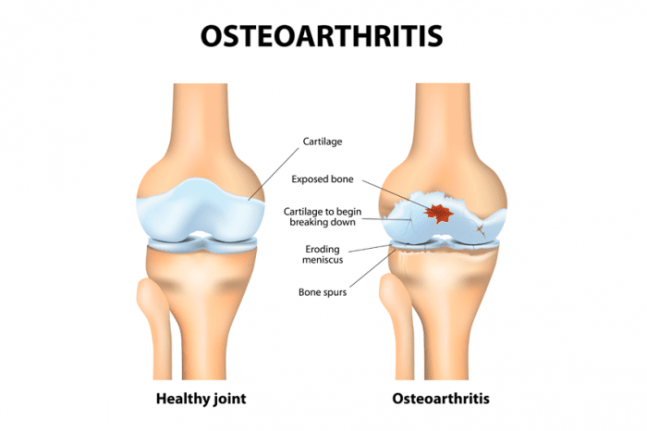
L’osteoartrosi è causata da una riduzione della normale quantità di tessuto cartilagineo attraverso l’usura durante tutta la vita.
L’osteoartrite è una comune malattia degenerativa delle articolazioni che colpisce la cartilagine , il rivestimento articolare e i legamenti e l’osso sottostante di un’articolazione.
La rottura di questi tessuti porta infine a dolore e rigidità articolare.
Le articolazioni più frequentemente colpite dall’osteoartrite sono quelle che hanno un uso pesante, come fianchi, ginocchia, mani, la colonna vertebrale, la base del pollice e l’articolazione dell’alluce.
Artrite infantile
Questo può riferirsi a un certo numero di tipi di artrite. L’artrite idiopatica giovanile (JIA), nota anche come artrite reumatoide giovanile (JRA), è il tipo più comune .
L’artrite durante l’infanzia può causare danni permanenti alle articolazioni e non c’è cura. Tuttavia, la remissione è possibile, durante il quale la malattia rimane inattiva.
Potrebbe essere dovuto a problemi del sistema immunitario.
Artrite settica
Si pensa che ciò influisca tra 2 e 10 persone ogni 100.000 nella popolazione generale. Tra le persone con RA, può interessare da 30 a 70 persone su 100.000.
L’artrite settica è un’infiammazione articolare che deriva da un’infezione batterica o fungina. Colpisce comunemente il ginocchio e l’anca.
Può svilupparsi quando i batteri o altri microrganismi che causano malattie si diffondono attraverso il sangue verso un’articolazione, o quando l’articolazione viene infettata direttamente da un microorganismo attraverso lesioni o interventi chirurgici.
Batteri come Staphylococcus , Streptococcus o Neisseria gonorrhoeae causano la maggior parte dei casi di artrite settica acuta. Organismi come Mycobacterium tuberculosis e Candida albicanscausano l’artrite settica cronica. Questo è meno comune dell’artrite settica acuta.
L’artrite settica può verificarsi a qualsiasi età. Nei neonati, può verificarsi prima dell’età di 3 anni. L’anca è un sito comune di infezione a questa età.
L’artrite settica è rara da 3 anni all’adolescenza. I bambini con artrite settica hanno più probabilità rispetto agli adulti di essere infettati da Streptococco di gruppo B o Haemophilus influenzae se non sono stati vaccinati.
L’incidenza dell’artrite batterica causata dall’infezione da H. influenzae è diminuita di circa il 70-80% da quando l’uso del vaccino H. influenzae b (Hib) è diventato comune.
Le seguenti condizioni aumentano il rischio di sviluppare l’artrite settica:
- malattia o danno articolare esistente
- impianti articolari artificiali
- infezione batterica in altre parti del corpo
- presenza di batteri nel sangue
- malattia o malattia cronica (come diabete , AR e anemia falciforme)
- endovenoso (IV) o uso di droghe per iniezione
- farmaci che sopprimono il sistema immunitario
- recente infortunio articolare
- artroscopia congiunta recente o altro intervento chirurgico
- condizioni come l’ HIV , che indeboliscono l’immunità
- diabete
- età avanzata
L’artrite settica è un’emergenza reumatologica in quanto può portare a una rapida distruzione articolare. Può essere fatale.
fibromialgia
La fibromialgia colpisce circa 2 milioni di adulti in Italia, o circa il 2% della popolazione.
Di solito inizia durante la mezza età o dopo, ma può influenzare i bambini.
La fibromialgia può coinvolgere:
- dolore diffuso
- disturbi del sonno
- fatica
- depressione
- problemi con il pensiero e il ricordo
La persona può sperimentare un’elaborazione anormale del dolore, in cui reagisce con forza a qualcosa che altre persone non troverebbero doloroso.
Ci possono anche essere formicolio o intorpidimento alle mani e ai piedi, dolore alla mascella e problemi digestivi.
Le cause della fibromialgia sono sconosciute, ma alcuni fattori sono stati genericamente associati all’insorgenza della malattia:
- eventi stressanti o traumatici
- disturbo da stress post-traumatico (PTSD)
- lesioni dovute a movimenti ripetitivi
- malattia, ad esempio infezioni virali
- avere lupus, artrite reumatoide o sindrome da stanchezza cronica
- storia famigliare
- obesità
È più comune tra le femmine.
Artrite psoriasica
L’artrite psoriasica è un problema articolare che si verifica spesso con una condizione della pelle chiamata psoriasi. Si pensa che colpisca tra lo 0,3 e l’1% della popolazione negli Stati Uniti e tra il 6 e il 42% delle persone con psoriasi.
La maggior parte delle persone che soffrono di artrite psoriasica e psoriasi sviluppano prima la psoriasi e poi l’artrite psoriasica, ma occasionalmente possono verificarsi problemi alle articolazioni prima che compaiano lesioni cutanee.
La causa esatta dell’artrite psoriasica non è nota, ma sembra coinvolgere il sistema immunitario attaccando cellule e tessuti sani. La risposta immunitaria anomala causa l’infiammazione delle articolazioni e una sovrapproduzione di cellule della pelle. Possono causare danni alle articolazioni.
I fattori che aumentano il rischio includono :
- avendo la psoriasi
- storia famigliare
- essere invecchiato da 30 a 50 anni
Le persone con artrite psoriasica tendono ad avere un numero maggiore di fattori di rischio per le malattie cardiovascolari rispetto alla popolazione generale, tra cui un aumento del BMI , dei trigliceridi e della proteina C-reattiva.
Gotta
La gotta è una malattia reumatica che si verifica quando i cristalli di acido urico o l’urato monosodico si formano nei tessuti e nei fluidi corporei. Succede quando il corpo produce troppo acido urico o non espelle abbastanza acido urico.
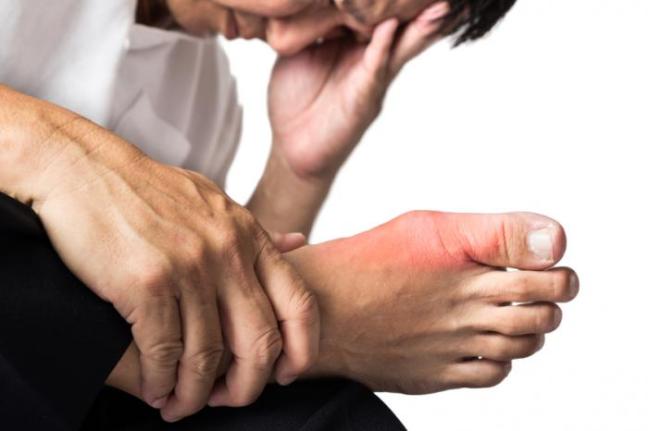
La gotta causa dolore doloroso all’articolazione, con l’area che diventa rossa, calda e gonfia.
La gotta acuta appare normalmente come un’articolazione gravemente arrossata, calda, gonfia e grave.
I fattori di rischio includono:
- sovrappeso o obesità
- ipertensione
- assunzione di alcol
- uso di diuretici
- una dieta ricca di carne e pesce
- alcune medicine comuni
- scarsa funzionalità renale
Sono possibili lunghi periodi di remissione, seguiti da razzi che durano da giorni a settimane. A volte può essere cronico. Attacchi ricorrenti di gotta acuta possono portare a una forma degenerativa di artrite cronica chiamata artrite gottosa.
Sindrome di Sjogren
La sindrome di Sjögren è una malattia autoimmune che a volte si verifica insieme a RA e SLE. Coinvolge la distruzione delle ghiandole che producono lacrime e saliva. Ciò causa secchezza in bocca e negli occhi e in altre aree che di solito hanno bisogno di umidità, come il naso, la gola e la pelle.
Si può anche interessare le articolazioni, i polmoni, i reni, vasi sanguigni, organi digestivi, e nervi.
La sindrome di Sjögren colpisce tipicamente negli adulti di età compresa tra i 40 ei 50 anni , in particolare le donne.
Secondo uno studio in Reumatologia Clinica e Sperimentale , nel 40-50% delle persone con sindrome di Sjögren primaria, la condizione colpisce tessuti diversi dalle ghiandole.
Potrebbe interessare i polmoni, il fegato oi reni, oppure potrebbe causare vasculite cutanea, neuropatia periferica , glomerulonefrite e bassi livelli di una sostanza nota come C4. Tutti indicano un collegamento tra Sjögren e il sistema immunitario.
Se questi tessuti sono interessati, c’è un alto rischio di sviluppare linfoma non Hodgkin .
sclerodermia
Lo scleroderma si riferisce a un gruppo di malattie che colpiscono il tessuto connettivo nel corpo. La persona avrà chiazze di pelle dura e secca. Alcuni tipi possono interessare gli organi interni e le piccole arterie.
Il tessuto cicatriziale si accumula nella pelle e provoca danni.
La causa è attualmente sconosciuta. Colpisce spesso persone di età compresa tra i 30 ei 50 anni e può verificarsi con altre malattie autoimmuni, come il lupus.
Sclerodermia colpisce gli individui in modo diverso. Le complicazioni includono problemi di pelle, debolezza nel cuore, danni ai polmoni, problemi gastrointestinali e insufficienza renale.
Lupus eritematoso sistemico (LES)
Il LES, comunemente noto come lupus, è una malattia autoimmune in cui il sistema immunitario produce anticorpi contro le cellule del corpo che causano infiammazione diffusa e danni ai tessuti. La malattia è caratterizzata da periodi di malattia e remissioni.
Può apparire a qualsiasi età, ma l’esordio è molto probabile è tra i 15 ei 45 anni. Per ogni uomo che ottiene il lupus, tra le 4 e le 12 donne lo faranno.
Il lupus può colpire articolazioni, pelle, cervello, polmoni, reni, vasi sanguigni e altri tessuti. I sintomi comprendono affaticamento, dolore o gonfiore delle articolazioni, eruzioni cutanee e febbri .
La causa non è chiara, ma potrebbe essere collegata a fattori genetici, ambientali e ormonali.
Primi segni
I sintomi dell’artrite che compaiono e il modo in cui appaiono variano notevolmente a seconda del tipo.
Segnali di pericolo di artrite includono dolore, gonfiore, rigidità e difficoltà a muovere un’articolazione.
Possono svilupparsi gradualmente o improvvisamente. Poiché l’artrite è più spesso una malattia cronica, i sintomi possono andare e venire o persistere nel tempo.
Tuttavia, chiunque provi uno dei seguenti quattro segnali di avvertimento chiave dovrebbe consultare un medico.
- Dolore: il dolore da artrite può essere costante, o può andare e venire. Può interessare solo una parte o essere avvertita in molte parti del corpo
- Gonfiore: in alcuni tipi di artrite la pelle sopra l’articolazione interessata diventa rossa e gonfia e si sente calda al tatto
- Rigidità. La rigidità è un sintomo tipico. Con alcuni tipi, questo è più probabile al risveglio al mattino, dopo aver seduto a una scrivania, o dopo aver seduto in macchina per un lungo periodo di tempo. Con altri tipi, può verificarsi rigidità dopo l’esercizio o può essere persistente.
- Difficoltà nel muovere un’articolazione: se il movimento di un’articolazione o l’alzarsi da una sedia sono difficili o dolorosi, ciò potrebbe indicare l’artrite o un altro problema articolare.
Artrite reumatoide
L’AR è una malattia sistemica, quindi colpisce in modo uguale le articolazioni su entrambi i lati del corpo. Le articolazioni di polsi, dita, ginocchia, piedi e caviglie sono le più colpite.
I sintomi comuni possono includere:
- rigidità mattutina, che dura più di 1 ora
- dolore, spesso nelle stesse articolazioni su entrambi i lati del corpo
- perdita di raggio di movimento delle articolazioni, possibilmente con deformità
Altri sintomi includono:
- dolore al petto durante l’inspirazione, a causa di una pleurite
- occhi e bocca asciutti , se la sindrome di Sjögren è presente
- occhio che brucia, prurito e scarico
- noduli sotto la pelle, di solito un segno di malattia più grave
- intorpidimento, formicolio o bruciore alle mani e ai piedi
- difficoltà a dormire
L’osteoartrite
L’artrosi è di solito il risultato di usura delle articolazioni. Colpirà le articolazioni che sono state sovraccaricate più di altre. Le persone con osteoartrite possono manifestare i seguenti sintomi:
- dolore e rigidità delle articolazioni
- dolore che peggiora dopo l’esercizio o la pressione sull’articolazione
- sfregamento, grattuggiamento o scoppiettio quando si sposta un giunto
- rigidità mattutina
- dolore che causa disturbi del sonno
Alcune persone possono avere cambiamenti legati all’osteoartrosi che compaiono in una radiografia, ma non presentano sintomi.
L’osteoartrite colpisce in genere alcune articolazioni più di altre, come il ginocchio, la spalla o il polso sinistro o destro.
Artrite infantile
I sintomi dell’artrite infantile includono :
- un’articolazione gonfia, rossa o calda
- un’articolazione rigida o limitata
- zoppicare o difficoltà a usare un braccio o una gamba
- un’improvvisa febbre alta che può andare e venire
- un’eruzione sul tronco e le estremità che vanno e vengono con la febbre
- sintomi in tutto il corpo, come la pelle pallida, linfonodi ingrossati
- generalmente non sta bene
L’AR giovanile può anche causare problemi agli occhi tra cui uveite , iridociclite o irite. Se i sintomi oculari si verificano possono includere:
- occhi rossi
- dolore agli occhi, soprattutto se si guarda alla luce
- la visione cambia.
Artrite settica
I sintomi di artrite settica si verificano rapidamente.
C’è spesso :
- febbre
- dolore articolare intenso che diventa più grave con il movimento
- gonfiore articolare in un comune
I sintomi nei neonati o nei neonati includono:
- piangere quando l’articolazione infetta viene spostata
- febbre
- incapacità di spostare l’arto con l’articolazione infetta
- irritabilità
I sintomi nei bambini e negli adulti includono:
- incapacità di spostare l’arto con l’articolazione infetta
- dolore articolare intenso, gonfiore e arrossamento
- febbre.
A volte si verificano brividi, ma sono un sintomo non comune.
fibromialgia
La fibromialgia può scatenare i seguenti sintomi:

La fibromialgia ha molti sintomi che tendono a variare da persona a persona. Il sintomo principale è il dolore diffuso.
- dolore diffuso, spesso con specifici punti delicati
- disturbi del sonno
- fatica
- stress psicologico
- rigidità mattutina
- formicolio o intorpidimento alle mani e ai piedi
- mal di testa , tra cui emicranie
- sindrome dell’intestino irritabile
- problemi con il pensiero e la memoria, a volte chiamati “fibro fog”
- Periodi mestruali dolorosi e altre sindromi dolorose
Artrite psoriasica
I sintomi dell’artrite psoriasica possono essere lievi e comportano solo alcune articolazioni come la punta delle dita delle mani o dei piedi.
L’artrite psoriasica grave può interessare più articolazioni, inclusa la colonna vertebrale. I sintomi della colonna vertebrale si avvertono solitamente nella colonna vertebrale inferiore e nell’osso sacro. Questi consistono di rigidità, bruciore e dolore.
Le persone con artrite psoriasica hanno spesso cambiamenti di psoriasi alla pelle e alle unghie e la pelle peggiora contemporaneamente all’artrite.
Gotta
I sintomi della gotta riguardano :
- dolore e gonfiore, spesso alluce, ginocchio o articolazioni della caviglia
- dolore improvviso, spesso durante la notte, che può essere palpitante, schiacciante o straziante
- articolazioni calde e tenere che appaiono rosse e gonfie
- la febbre a volte si verifica
Dopo aver avuto la gotta per molti anni, una persona può sviluppare tophi. I tophi sono grumi sotto la pelle, tipicamente attorno alle articolazioni o apparenti su punta delle dita e orecchie. Possono svilupparsi più tofi piccoli o una grossa massa bianca. Questo può causare deformazioni e stiramenti della pelle.
A volte, i tophi scoppiano e si drenano spontaneamente, trasudando una sostanza bianca e gessosa. I tophi che stanno iniziando a sfondare la pelle possono portare a infezioni o osteomieliti . Alcuni pazienti avranno bisogno di un intervento urgente per drenare il tophus.
Sindrome di Sjogren
I sintomi della sindrome di Sjögren includono:
- occhi secchi e pruriginosi e la sensazione che qualcosa sia negli occhi
- bocca asciutta
- difficoltà a deglutire o mangiare
- perdita del senso del gusto
- problemi di parlare
- saliva densa o filante
- piaghe o dolori alla bocca
- raucedine
- fatica
- febbre
- cambiare colore delle mani o dei piedi
- dolore articolare o gonfiore articolare
- ghiandole gonfie
sclerodermia
I sintomi di sclerodermia possono includere:
- dita delle mani o dei piedi che diventano blu o bianche in risposta a temperature fredde, noto come fenomeno di Raynaud
- la perdita di capelli
- pelle che diventa più scura o più chiara del normale
- rigidità e tensione della pelle sulle dita, mani, avambraccio e viso
- piccoli grumi bianchi sotto la pelle che a volte emanano una sostanza bianca che sembra dentifricio
- piaghe o ulcere sulla punta delle dita o dei piedi
- pelle aderente e simile a una maschera sul viso
- intorpidimento e dolore ai piedi
- dolore, rigidità e gonfiore del polso, delle dita e di altre articolazioni
- tosse secca, mancanza di respiro e respiro sibilante
- problemi gastrointestinali, come gonfiore dopo i pasti, stitichezza e diarrea
- difficoltà a deglutire
- reflusso esofageo o bruciore di stomaco
Lupus eritematoso sistemico (LES)
I segni più comuni di SLE, o lupus, sono:
- eruzione rossa o cambiamento di colore sul viso, spesso a forma di farfalla sul naso e sulle guance
- articolazioni dolenti o gonfie
- febbre inspiegabile
- dolore al petto quando si respira profondamente
- ghiandole gonfie
- estrema fatica
- perdita di capelli insolita
- dita pallide o viola o dita del piede da freddo o da stress
- sensibilità al sole
- emocromo basso
- depressione, problemi di pensiero o problemi di memoria.
Altri segni sono piaghe alla bocca, convulsioni inspiegabili, allucinazioni, aborti ripetuti e problemi renali inspiegabili.