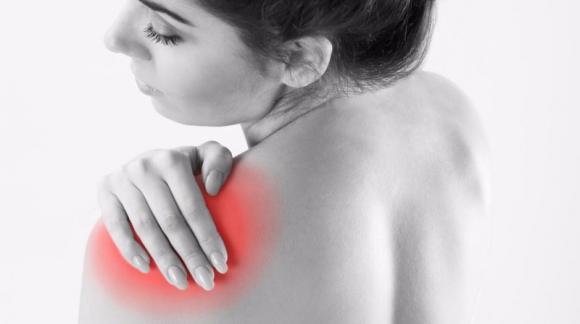
La periartrite alla spalla è un’infiammazione molto dolorosa che può limitare chi ne soffre anche nei movimenti più semplici. I fattori di rischio sono molteplici. Le cure dipendono dal caso e vanno valutate dopo un’accurata visita medica specialistica.
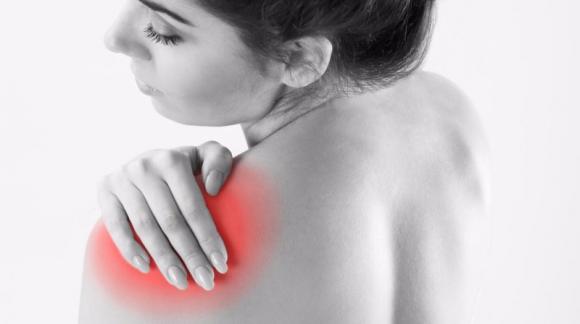
Le cause del dolore e dei fastidi alla spalla possono essere molteplici. La periartrite alla spalla è nota anche come periartrite scapolo-omerale, spalla congelata o capsulite adesiva.
La pariartrite, in generale, è un disturbo infiammatorio degenerativo che coinvolge i tessuti fibrosi presenti nelle articolazioni, nei tendini, nelle borse sierose e nel tessuto connettivo.
In questo caso, questa si verifica quando la cuffia dei rotatori della spalla si infiammano. Come conseguenza, la spalla inizia a gonfiare e si irrigidisce; inoltre, viene limitata la sua mobilità a tal punto da rendere difficoltoso compiere le azioni più semplici e quotidiane.
I sintomi, solitamente, si manifestano in modo graduale e tendono a peggiorare con il tempo. Le cause possono essere differenti, spesso riconducibili alla presenza di alcune patologie.
Il problema, che non deve mai essere sottovalutato, colpisce maggiormente più le donne che gli uomini, con un’età compresa tra i 40 e i 60 anni.La periartrite alla spalla colpisce principalmente le donne tra i 40 e i 60 anni
I SINTOMI PRINCIPALI DELLA PERIARTRITE ALLA SPALLA
I sintomi della periartrite alla spalla si sviluppano gradualmente e progressivamente. Solitamente chi ne viene colpito lamenta dolore acuto e improvviso, irrigidimento e tensione della spalla anche a riposo, incapacità di mantenere sollevato il braccio sopra la testa.
Inoltre, chi ne soffre ha difficoltà a compiere e svolgere anche le attività più semplici della quotidianità. L’infiammazione può essere dunque fortemente invalidante. Tutto dipende dalla causa.
L’infiammazione può essere cronica o acuta. La forma cronica si manifesta gradualmente. Nella forma acuta il dolore può essere molto forte e tende a peggiorare in poco tempo a tal punto da impedire al soggetto di muoversi.
Altri sintomi noti sono l’arrossamento, il senso di calore e il mal di schiena.
LE FORME DI PERIARTRITE SCAPOLO-OMERALE
Esistono 4 tipologie del disturbo.
La periartrite scapolo–omerale acuta, si manifesta con un dolore alla spalla acuto e continuo capace di immobilizzare la spalla. Il sintomo peggiora durante la notte.
La periartrite scapolo–omerale cronica semplice è la forma più frequente. Il dolore si manifesta gradualmente e si acutizza di notte.
La periartrite scapolo–omerale cronica anchilosanterappresenta la fase in cui il dolore è meno acuto ma la spalla risulta bloccata.
La spalla di Milwaukee è la forma meno comune ed è frequente nelle donne anziane. Le pazienti lamentano un forte dolore e la perdita della funzionalità della spalla.
 La periartrite alla spalla può essere curata con il ghiaccio
La periartrite alla spalla può essere curata con il ghiaccioLE CAUSE CHE DETERMINANO LA PERIARTRITE ALLA SPALLA
La periartrite alla spalla è un’infiammazione che colpisce ed interessa i tendini della cuffia dei rotatori, della capsula dell’articolazione scapoloomerale e della borsa sub-acromio-deltoidea.
Solitamente, il disturbo è conseguenza di una lesione o di una frattura al braccio. Anche l’essersi sottoposti ad un intervento chirurgico può incidere sulla comparsa del fastidio.
Tuttavia, il disturbo è maggiormente riscontrato nei pazienti affetti da alcune patologie. Tra queste, il diabete, l’ipertiroidismo e l’ipotiroidismo, alcune malattie cardiache, l’ictus e il Morbo di Parkinson.
Sulla periartrite scapolo-omerale incide anche l’età, lo stile di vita e la postura.
Ci sono sport che più di altri sollecitano la spalla e quindi rendono gli atleti particolarmente predisposti all’infiammazione. Tra questi chi pratica tennis, pallavolo, pallanuoto, baseball e i lanciatori.
LA DIAGNOSI
Per diagnosticare la periartrite alla spalla, i medici eseguono un’accurata visita medica e valuta segni e sintomi.
Per approfondire, il medico può richiedere una radiografia, un’ecografia, una risonanza magnetica, l’artroscopia e delle analisi del sangue specifiche.
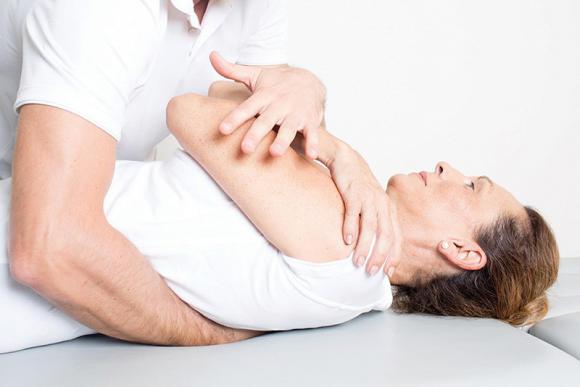
CURE FARMACOLOGICHE PER LA PERIARTRITE ALLA SPALLA
Una volta eseguita la diagnosi e riconosciuta la causa del dolore si potrà procedere con la cura adeguata. In questo caso, lo scopo della terapia è alleviare il dolore e ripristinare la funzionalità della spalla.
Solitamente, la periartrite alla spalla viene curata con antidolorifici, anti-infiammatori, cortisoni ed analgesici.
Nei casi più gravi, sarà necessario l’intervento chirurgico.
ALTRI RIMEDI E TRATTAMENTI
In questi casi, il medico consiglia il paziente di dedicare del tempo alla ginnastica dolce o a sottoporsi a trattamenti di fisioterapia specifici.
La tecnologia moderna permette di curare il disturbo anche con l’elettrostimolazione e la tecarterapia.
Tra i rimedi naturali, per ridurre il dolore e il gonfiore, possiamo utilizzare il caldo e il freddo. Il metodo consiste nel fare degli impacchi di ghiaccio da alternare ad una fonte di calore per almeno 10 minuti.
Anche i massaggi le creme a base di artiglio del diavolo o con alcuni olii essenziali aiutano a ripristinare la circolazione del sangue e ridurre l’infiammazione.
Farmajet consiglia l’artiglio del diavolo puro













 Sarà il medico a stabilire come procedere se l’esito è positivo
Sarà il medico a stabilire come procedere se l’esito è positivo


 Può accadere che si formino dei polipi uterini prima o durante la gravidanza
Può accadere che si formino dei polipi uterini prima o durante la gravidanza


 Bisogna associare la
Bisogna associare la 

 La
La